Stato e Mercato in Sanità: la nuova configurazione del National Health Service alla luce della proposta di riforma Cameron
Traccia della Lecture allo Study Tour di AIOP Giovani dal titolo “L’evoluzione del Sistema Sanitario inglese”
Londra, 31 marzo – 1 aprile 2011.
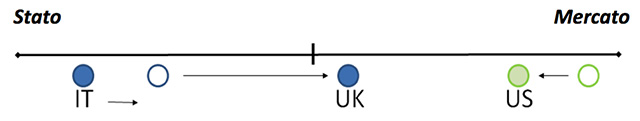
Se nel 2005, Rothgang et al., in un articolo pubblicato su European Review, avevano colto i primi segnali di un processo di graduale attenuazione della rigida separazione tra i tre paradigmi sanitari (sistema sanitario nazionale, assicurazione sociale di malattia, schema privato), oggi, gli stessi autori confermano l’esistenza di una chiara e inequivocabile tensione dei sistemi sanitari dei paesi sviluppati a convergere verso un mix pubblico-privato sempre meno eterogeneo.
Nel nostro paese, dove il così detto modello lombardo viene eretto a emblema di un paradigma vincente di sanità, mai come ora, si avvertono forti le spinte del mondo assicurativo privato per un ridimensionamento del Servizio Sanitario Nazionale e per un ripensamento dell’intera architettura del sistema: l’obiettivo è quello di scardinare il monopolio pubblico della tutela e di ritagliarsi uno spazio nel finanziamento dei servizi alla salute. D’altra parte la macchina sanitaria pubblica ha davanti a sé importanti sfide. Il quadro demografico sta cambiando, con esso quello epidemiologico, e i consumatori contribuenti si aspettano che l’offerta si adegui alle nuove esigenze.
All’estremo opposto di un continuum virtuale che si snoda a partire da un’opzione organizzativa pubblica verticalmente integrata per abbracciare progressivamente configurazioni di impronta sempre più marcatamente concorrenziale, troviamo gli Stati Uniti, dove, un anno fa, è stata approvata una riforma definita da più parti epocale: essa rappresenta il primo tentativo riuscito di regolazione del mercato della sanità. La ristrutturazione del sistema sanitario statunitense è stata presentata dall’amministrazione Obama come necessaria e indispensabile alla correzione di uno schema che si è dimostrato per più aspetti fallimentare. Non c’è stata una trasformazione radicale: il sistema è rimasto eminentemente privatistico. Tuttavia, si è cercato di mettere mano a molte delle degenerazioni che un modello di libero mercato ha dato prova di produrre in sanità.
Pochi mesi dopo, nell’estate del 2010, la proposta di riforma del National Health Service (NHS), elaborata dal nuovo governo conservatore inglese, ha posto nuovamente in primo piano quelli che sono, a mio parere, gli interrogativi fondamentali della nuova riflessione teorica intorno alle possibili direttrici di sviluppo dei paradigmi nazionali di welfare: quale è la giusta direzione? Più o meno mercato in Sanità? E’possibile identificare un trade off ottimale tra efficienza, efficacia, equità e libertà di concorrenza e di scelta?
Cercheremo di analizzare il disegno riformatore inglese alla luce di quest’ipotesi di convergenza, evidenziando, tra i numerosi elementi di discontinuità, quelli che preannunciano per il NHS il definitivo abbandono dell’approccio pubblicistico e centralizzato, se non riguardo all’aspetto del finanziamento (destinato, al momento, a rimanere nello schema universalistico), nell’organizzazione della rete di committenza e di produzione.
Una volta fornito il quadro sintetico e identificati i possibili elementi di criticità sarà anche più agevole individuare i canali attraverso i quali, nei sistemi originariamente connaturati da una massiccia presenza pubblica, si sta delineando un (nuovo) ruolo del privato in sanità e comprendere la posizione strategica che, all’interno dei modelli ibridi, si vuole riservare al cittadino consumatore.
Siamo dinnanzi a una profonda rivisitazione dell’architettura del NHS: nel nuovo disegno, molte strutture sono destinate a scomparire, altre verrebbero riconvertite nelle funzioni fondamentali, altre ancora prenderebbero vita per assolvere a esigenze di razionalizzazione e di funzionalità sistemica. Ma al di là della configurazione che assumerebbe il NHS nella sua nuova articolazione funzionale, è importante focalizzare la nostra attenzione sull’opzione di fondo, sugli elementi portanti di quella riforma che da più parti è stata accolta (in alcuni casi, con entusiasmo, più spesso con timori e resistenze) come rivoluzionaria.
Innanzitutto, nel nuovo NHS, si assiste al definitivo abbandono del modello integrato e alla piena emancipazione della funzione di acquisto da quella di produzione, operazione, questa, inaugurata dal precedente governo laburista: due terzi delle strutture ospedaliere del NHS sono, infatti, già state trasformate in fondazioni. La funzione di committenza, tuttavia, non compete più ai Primary Care Trust (PCTs), strutture organizzative pubbliche assimilabili alle nostre Asl, ma ad associazioni private di medici di medicina generale. I PCTs saranno, dunque, aboliti. Al loro posto, 300-500 GPs Consortia gestiranno complessivamente l’80% del budget del NHS, che servirà a finanziare, al di là di quelle attività di primary care da sempre garantite dal medico di base, anche l’assistenza specialistica, diagnostica e ospedaliera.

